Longtemps discrète, souvent ignorée à ses débuts, la cirrhose du foie est pourtant l’une des maladies chroniques les plus graves touchant cet organe vital. Elle se caractérise par une cicatrisation irréversible du tissu hépatique, appelée fibrose, associée à la formation de nodules qui altèrent progressivement le fonctionnement normal du foie.
C’est une maladie qui détruit dans le silence. L’OMS la définit comme une maladie qui résulte d’un processus diffus, qui se caractérise par une fibrose mutilante détruisant l’architecture normale du foie et isolant des nodules hépatocytaires de structure anormale. En effet, selon plusieurs spécialistes de santé, une fois installée, la cirrhose ne guérit pas. Elle évolue lentement, parfois pendant des années, avant de se manifester brutalement par des complications potentiellement mortelles.
Une maladie aux causes multiples mais bien identifiées
D’après la Haute Autorité de la santé, les principales causes de la cirrhose de foie sont la consommation excessive prolongée d’alcool, les infections chroniques par le virus de l’hépatite C (VHC), le syndrome métabolique, l’infection chronique par le virus de l’hépatite B (VHB), l’hémochromatose génétique et les hépatopathies auto-immunes (notamment cirrhose biliaire primitive).

Une évolution sournoise
La cirrhose est une maladie qui évolue très lentement selon Catie. Elle peut mettre jusqu’à 30 ans à se développer. La cirrhose évolue en deux grandes phases. Il s’agit de la phase silencieuse ou compensée et la de décompensation. La phase compensée est la plus trompeuse. Selon les informations, à ce niveau, le foie, bien que gravement endommagé, parvient encore à assurer ses fonctions essentielles. À ce stade, la maladie est souvent asymptomatique et découverte par hasard lors d’analyses sanguines ou d’un examen d’imagerie.
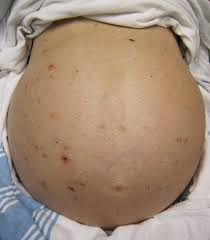
La phase décompensée marque un tournant grave. Les symptômes deviennent visibles et inquiétants. Parmi les symptômes, on peut citer la fatigue intense, la perte de poids et d’appétit, jaunisse (coloration jaune de la peau et des yeux), accumulation de liquide dans l’abdomen (ascite), troubles de la conscience liés à l’encéphalopathie hépatique, démangeaisons persistantes, ou encore apparition de varices œsophagiennes pouvant provoquer des hémorragies digestives.
Comment poser le diagnostic ?
Le diagnostic repose sur une combinaison d’examens. Les professionnels de la santé parlent des analyses biologiques révélant une atteinte hépatique, des examens d’imagerie médicale comme l’échographie ou le FibroScan, qui évalue la fibrose du foie. Il est recommandé dans certains cas, une biopsie hépatique, permettant une analyse précise du tissu.
Comment ralentir la maladie et éviter le pire ?
Il n’existe pas de traitement permettant de réparer un foie cirrhotique d’après les informations disponibles sur plusieurs sites spécialisés en santé consultés . La prise en charge vise avant tout à stopper ou ralentir l’évolution de la maladie. Cela passe par la suppression totale de la cause comme arrêt définitif de l’alcool, traitement antiviral pour les hépatites, perte de poids et contrôle du diabète dans la NASH/MASH. Les complications sont traitées par des médicaments spécifiques (diurétiques, bêta-bloquants), une prise en charge nutritionnelle et un suivi médical étroit. Lorsque le foie est trop endommagé, la transplantation hépatique devient la seule option thérapeutique capable de sauver la vie du patient.
Prévenir pour ne pas subir
Comme le dit un adage, il vaut mieux prévenir que guérir. La cirrhose du foie n’apparaît pas du jour au lendemain. Elle est souvent le résultat de comportements à risque ou de maladies chroniques mal suivies. Dépistage précoce, prévention, suivi médical et hygiène de vie restent les armes les plus efficaces pour éviter une évolution irréversible et ses conséquences dramatiques selon les recommandations de plusieurs médecins.